تعتبر الحروق مشكلة صحية عامة عالمية وتتسبب في وفاة حوالي 180,000 شخص سنوياً، خاصة في البلدان المنخفضة والمتوسطة الدخل. كما تعد الحروق العميقة من أكثر الإصابات خطورة التي تصيب الجلد، لما تسببه من تلف شامل في طبقات البشرة والأنسجة العميقة. وغالبًا ما تؤدي هذه الإصابات إلى ندوب شديدة تؤثر على المظهر الجمالي والقدرة البدنية للمصابين. وتعتبر المضادات الحيوية الموضعية والضمادات الضاغطة من العلاجات التقليدية للحروق التي لا تتطلب ترقيع الجلد. ويقدم العلاج الفيزيائي طرق علاجية ضوئية وكهربائية منخفضة التكلفة والتي قد تسرع من التئام الحروق.
معظم الأفراد الذين تعرضوا للحروق هم في سن العمل ويتكبدون تكاليف مالية عالية بسبب العلاجات الجسدية والنفسية. تلتئم الحروق في غضون 7 إلى 21 يومًا، اعتمادًا على العمق وعمر المريض والأمراض المصاحبة والأدوية ونمط الحياة. تزيد الجروح المفتوحة من خطر الإصابة بالعدوى والغياب عن العمل.
أدت التحسينات في علاج الحروق الشديدة إلى انخفاض معدل الوفيات وزيادة الحاجة إلى إعادة التأهيل. على الرغم من أن 97% من المرضى الذين يتم إدخالهم إلى مراكز الحروق يبقون على قيد الحياة، إلا أن الحروق غير المميتة تؤدي إلى الاعتلال والضرر النفسي والاجتماعي وانكماش الندبات والحكة وتشوه الجلد. في هذا السياق، قد تؤدي الوسائل الكهروفيزيائية، مثل العلاج بالضوء الحيوي، إلى تحسين الأعراض وكذلك رفع القدرة البدنية أثناء مرحلة
الشفاء من الحروق.
في السنوات الأخيرة، ظهر العلاج بالضوء الحيوي (Photobiomodulation Therapy) كإحدى التقنيات الواعدة في تحسين شفاء الحروق وتقليل تكون الندوب. يعتمد هذا العلاج على استخدام الضوء غير المؤين الممثل في أطوال موجية مختلفة (مثل الضوء الأحمر والأشعة تحت الحمراء القريبة) لتحفيز العمليات البيولوجية الحيوية في الخلايا.
وقد استُخدم العلاج بالضوء الحيوي في التجارب على الحيوانات وحقق نتائج واعدة. وتوجد الأطوال الموجية المثالية لشفاء الحروق في الأطياف الحمراء وتحت الحمراء؛ حيث تقدم الأولى نتائج أفضل في الأنسجة الجلدية والثانية في الأنسجة العميقة. قد تكون تركيز الطاقة التي تتراوح من 3 إلى 6 جول/سم2 فعالة أيضًا في التئام الأنسجة الجلدية. لقد تطور العلاج بالضوء الحيوي (PBM) كنهج علاجي فيزيائي حيوي غير جراحي سريع التطور لتسريع إصلاح الأنسجة وتخفيف الألم والالتهابات واستعادة الوظائف الحيوية. إن العلاج الضوئي باستخدام الصمام الثنائي الباعث للضوء (LED)هو علاج غير جراحي ومنخفض التكلفة وسهل التطبيق على نطاق واسع. يهدف هذا المقال إلى استعراض الأدلة العلمية حول تأثير العلاج بالضوء الحيوي على الحروق العميقة والندوب وتقييم إمكانيات تطبيقه في الممارسات الطبية.
أولا: ما هو العلاج بالضوء الحيوي (Photobiomodulation Therapy)؟
العلاج بالضوء الحيوي هو تطبيق ضوء منخفض الكثافة على الأنسجة لإنتاج استجابات فسيولوجية. وقد وثُقِت التأثيرات الطبية للعلاج بالضوء الحيوي عبر مجموعة واسعة من العمليات البيولوجية؛ ووجد من خلال البحث أنه قد يعزز طول العمر وتحسين الصحة. ومع ذلك، فإن آليات عمل العلاج بالضوء غير مفهومة بشكل كامل، كما أن آليات عمل العلاجات الأخرى المختلفة بالضوء غير محددة بشكل دقيق.
يمكن ملاحظة دور الضوء في تنظيم العمليات البيولوجية بوضوح في دورات النوم والاستيقاظ لدينا، وإيقاعات الساعة البيولوجية، وفي امتصاص الفيتامينات. وقد أتاح إدخال الليزر، كمصادر للانبعاثات الإشعاعية المكبرة والمحفزة للإشعاع، للباحثين فرصة الحصول على ضوء عالي الطاقة (بأطوال موجية محددة) واستخدامه في علم الأحياء، مما خلق منظورًا جديدًا لتطبيقه في العلاج وهندسة الأنسجة.
يتمتع الضوء بخاصية مزدوجة من الطول الموجي والجسيمات التي تمتد من القياسات دون الذرية إلى القياسات الكونية، مع القدرة على تحفيز مختلف الاستجابات الجزيئية والخلوية والإكلينيكية. فليس من المستغرب إذاً أن يكون للضوء استخدامات علاجية وله تاريخ طويل في الطب؛ وأبرزها التطهير الحراري الضوئي في الجروح المزمنة وأمراض اللثة، مع استخدام الليزر في مختلف العمليات الجراحية التي تشمل الأنسجة الصلبة والرخوة. ومع ذلك، فإن التطبيقات غير الجراحية للعلاج بالضوء، والمعروفة باسم العلاج الضوئي الديناميكي (PDT) والعلاج الحيوي الضوئي (PBM) (كما هو معروف الآن)، موجودة منذ ستينيات القرن الماضي، عندما تم اكتشاف أن التعرض لضوء الليزر الياقوتي منخفض الطاقة يحسن من إعادة نمو الشعر لدى الفئران.
يُعرّف مصطلح (PBM) أيضا على أنه شكل من أشكال العلاج بالضوء الذي يستخدم مصادر الضوء غير المؤيّنة (مثل الليزر وأجهزة الصمام الثنائي الباعث للضوء (LED) والمصابيح واسعة الطيف) لتوصيل الطاقة الضوئية في الجزء المرئي والقريب من الأشعة تحت الحمراء (NIR) من الطيف الكهرومغناطيسي بأطوال موجية تتراوح بين 400 و1400 نانومتر. تُعد عملية التوليف الضوئي المتعدد الطيف عملية غير حرارية تُشغّل العديد من الآليات الفسيولوجية وتُحدث تأثيرات أولية وثانوية تنتهي باستجابات خلوية مختلفة. وبالتالي، تُعتبر عملية PBM عملية تعمل على مستويات الاستجابة الخلوية لتحفيز تأثيراتها العلاجية.
يحفّز ضوء الليزر وضوء LED تأثير العلاج الحيوي الضوئي (PBM) الذي يُستخدم لتسريع عملية الشفاء، حيث يزيد من قابلية الخلايا للشفاء عن طريق تحفيز الميتوكوندريا والأغشية الضوئية لتخليق الميتوكوندريا والغشاء الخلوي من الأدينوسين ثلاثي الفوسفات. يمكن استخدام هذه العملية في تعزيز معدل تكاثر الخلايا النخاعية العظمية، مما يسمح بتطويرأساليب طبية جديدة حيث سيتم ربط تأثير التشعيع بالليزر بمعرفة سلوك الخلايا الجذعية والعلاج الموجه نحو تسريع إصلاح العظام.
في الوقت نفسه، تساهم الأبحاث التي تركز على الخلايا الجذعية وخصائصها في فهم أفضل لآليات الإصلاح والتجديد، استنادًا إلى خصائص الخلايا الجذعية مثل التَّجدد الذاتي والقدرة على التمايز متعدد الأطوار .وقد تم تقديم تأثير تقنية العلاج الضوئي في تسريع عملية الشفاء في ستينيات القرن الماضي على يد إندري ميستر، واستخدمها باحثو الإدارة الوطنية للملاحة الجوية والفضاء (ناسا) لتعزيز عمليات الشفاء في الفضاء.
تبين أن PBM له فوائد علاجية في إصلاح الأنسجة وقمع الالتهاب وتسكين الألم. حتى أن الاكتشافات الحديثة تشير إلى فوائد محتملة للعلاج بالضوء في علاج مرض الزهايمر، ومرض باركنسون، والتصلب المتعدد، والتهاب المفاصل، على سبيل المثال لا الحصر.
يتمثل أحد مجالات الاهتمام الرئيسية فيما يتعلق بالعلاج بالضوء الحيوي في تأثيره على الخلايا الجذعية الحساسة والخلايا الأم، وقدرته على تعزيز التمايز، والذي بدوره يحسن معدل شفاء الأنسجة. وقد أفادت دراسات متعددة بتحسين تكاثر الخلايا الجذعية عن طريق العلاج بالضوء الحيوي، مثل الخلايا الليفية اللثوية، والخلايا الجذعية اللبنية السنية المستخلصة من الأسنان الدائمة، والأسنان اللبنية المقشرة، بالإضافة إلى الخلايا الجذعية الوسيطة المستخلصة من نخاع العظم أو الأنسجة الدهنية.
تعتمد فعالية العلاج بالليزر متعدد الطبقات على الأنسجة المستهدفة؛ على المعايير المستخدمة مثل مصدر الضوء، والطول الموجي، وكثافة الطاقة، وتكوين النبضة الضوئية، ومدة التعرض لليزر. كما تتأثر آليات التخلق اللاجيني، التي تنظمها الإشارات المحيطة، بالعلاج بالليزر. ويُعد الضوء الأحمر أو الضوء القريب من الأشعة تحت الحمراء (NIR) أكثر الأطوال الموجية استخدامًا في العلاج بالليزر في العلاج الحيوى الضوئي. في الأطوال الموجية الأطول، غالبًا ما يتم اختيار 1064 نانومتر للدراسات والتطبيقات. ومع ذلك، تم اكتشاف أن الضوء الأزرق (420 نانومتر) والضوء الأخضر (540 نانومتر) يعزز من تمايز الخلايا الجذعية المشتقة من الخلايا الجذعية الدهنية البشرية (hADSCs)، مما يسلط الضوء على إمكانيات ترجمة هذه المعرفة إلى أساليب علاجية مستقبلية جديدة.
على الرغم من أن العلاج بالليزر متعدد الطول الموجي كان محور تركيز العديد من المجموعات البحثية في السنوات الأخيرة، إلا أن تسليط الضوء على الآليات الكامنة وراء عمله قد يؤدي إلى فهم أفضل لتأثيرات الليزر متعدد الطول الموجي على الخلايا وفوائدها المختلفة لتحسين الشفاء.
ثانيا: ما هي آلية عمل العلاج بالضوء الحيوي؟
على الرغم من أن العلاج بالليزر متعدد الطول الموجي كان محور تركيز العديد من المجموعات البحثية في السنوات الأخيرة، إلا أن تسليط الضوء على الآليات الكامنة وراء عمله قد يؤدي إلى فهم أفضل لتأثيرات الليزر متعدد الطول الموجي على الخلايا وفوائدها المختلفة لتحسين الشفاء.
ويحتمل أن هناك ثلاث آليات مقترحة لعمل العلاج بالضوء الحيوي والتى يمكن من خلالها أن ينتج عنه تأثيرات علاجية.
تنطوي الآلية الأولى، والأكثر خضوعًا للدراسة، على الاستهداف داخل الخلايا لإنزيم السيتوكروم سي أوكسيديز (CcO)، وهو إنزيم قادر على امتصاص الضوء الأحمر. وقد تبيّن أن التأثيرات على إنزيم السيتوكروم سي أوكسيديز تؤدي إلى زيادات عابرة في إنزيم أدينوسين ثلاثي الفوسفات (ATP) ومركبات الأكسجين التفاعلية (ROS) والتي يمكن أن يكون لها عواقب مختلفة في المراحل اللاحقة. تنص إحدى النظريات على أن PBM يتفاعل مع الخلايا المستهدفة كيميائيًا وضوئيًا. حيث تحتوي الميتوكوندريا على حوامل كروموفور تمتص الفوتونات من PBM. وجد أن الكروموفور الأساسي لامتصاص الضوء الأحمر هو إنزيم السيتوكروم سى أوكسيديز الموجود في الوحدة الرابعة من السلسلة التنفسية للميتوكوندريا، مما يؤدي إلى نشاط جزيئات خلوية مختلفة مثل أكسيد النيتريك (NO) وأيونات الكالسيوم وأنواع الأكسجين التفاعلية (ROS) والعديد من أنواع الإشارات الخلوية الأخرى.
ويُعتقد أن تحلل الجلوكوز وإنتاج الأدينوسين الثلاثي الفوسفات يتم تعزيزه بسبب تحفيز حركة الإلكترونات في الكروموفورم لتحريك الإلكترونات في الكروموفور من مدارات الطاقة الأعلى، ومن ثم تقوم حاملات الإلكترونات (مثل السيتوكروم سي أوكسيديز) بإيصال هذه الإلكترونات إلى مستقبلات الإلكترونات النهائية الخاصة بها في حين يتم تدرج البروتونات، بالإضافة إلى خلق تدرج بروتوني يزيد من إنتاج الأدينوسين الثلاثي الفوسفات. علاوة على ذلك، يتم تشغيل العديد من عوامل النسخ المختلفة بواسطة PBM. كما يحفّز العلاج الضوئي المتعدد البروتونات أيضًا على إنتاج أوكسيد النيتروجين بطريقة مماثلة للعلاج الضوئي الديناميكي (PDT). ويكمن الفرق بين مجموعتي العلاج الضوئي في أنه بينما يُستخدم العلاج الضوئي المتعدد الطبقات لتحسين التئام الجروح أو لتخفيف الآلام، فإن العلاج الضوئي الديناميكي هو مزيج من الضوء والأدوية الحساسة للضوء التي تستهدف الأجسام الخلوية الحساسة للضوء لتدمير الميكروبات أو الخلايا المسببة للأورام.
تتضمن الآلية الثانية؛ ناقلات غشاء الخلية والمستقبلات الحساسة للضوء، مثل الأوبسينات. يمكن أن يؤثر امتصاص الضوء بواسطة هذه الجزيئات على إشارات المستقبلات المقترنة بالبروتين جي جي بي كروس (GPCRs) وتدفق الأيونات، بما في ذلك الكالسيوم.
تتضمن الآلية الثالثة؛ على التنشيط خارج الخلية لعامل النمو المتحول (TGF-β1)، والذي يمكن أن يعزز الاستجابات النهائية التي تشرك عوامل التحفيز مثل Smad وMAPK وNFκB وATF-4 وتشارك في تليف الأنسجة والاستقلاب بين الخلايا. واعتمادًا على التتابع الخلوي والبيئة المحيطة، يمكن أن يحفز PBM مجموعة متنوعة من التأثيرات النهائية الجزيئية والخلوية.
آلية عمل العلاج الضوئى
- الميتوكوندريا والسيتوكروم سي أوكسيديز (CcO)
إن السيتوكروم سي أوكسيديز هو بروتين ذو وزن جزيئي كبير متعدد الوحدات ومتعدد الأغشية يوجد في الميتوكوندريا في حقيقيات النوى وفي بعض البكتيريا الهوائية. ففي الميتوكوندريا، يحفز CcO اختزال الأكسجين إلى الماء ويستخدم المبادئ الأساسية لضخ البروتون المقترن بالأكسدة والاختزال لإنشاء تدرج أو تتابع بروتوني عبر غشاء الميتوكوندريا الداخلي لإنتاج الأدينوسين الثلاثي الفوسفات. وبالتالي، يُعدّ الأكسجين التفاعلي أمرًا بالغ الأهمية لإنتاج الأدينوسين الثلاثي الفوسفات، ويمكن أن تؤدي الطفرات الجينية التي تغير وظيفة أو بنية الأكسجين التفاعلي إلى اضطرابات أيضية حادة ومميتة في كثير من الأحيان.
وتتضمن معظم نظريات السيتوكروم سي أوكسيديز كهدف خلوي رئيسي للضوء الأحمر أو علاجات الأشعة تحت الحمراء القريبة. وتتضمن الأدلة على مشاركة الأكسجين التفاعلي في العلاج بالضوء الحيوي: زيادة تخليقة في الخلية وكذلك زيادة نشاطه؛ كما تم تقييمه عن طريق الكيمياء المناعية وكيمياء الأنسجة وفحص مستخلص الخلايا، بالإضافة إلى زيادة امتصاص الخلايا والميتوكوندريا للأكسجين بعد التعرض للضوء.
يفترض الباحثون أن التشعيع بالأشعة تحت الحمراء للميتوكوندريا يزيل الإلكترونات من الميتوكوندريا CcO التي تعمل كمحفز لإنتاج ATP وكذلك إطلاق أكسيد النيتريك (NO) وأنواع الأكسجين التفاعلية (ROS)، مما يزيد في نهاية المطاف من توصيل الأكسجين إلى الأنسجة المحتاجة بشدة للأيض. وبالإضافة إلى ذلك، قد يؤدي انفصال أكسيد النيتروجين عن موقع ارتباطه في أكسيد الكربون إلى تعزيز نشاط أكسيد الكربون وتفعيل عوامل النسخ من الحمض النووى DNA؛ مما يؤدي إلى تغييرات في التعبير الجيني. ويبدو أن هذه السلسلة المتتالية من التفاعلات الناجمة عن التشعيع بالأشعة تحت الحمراء لـ CcO في الميتوكوندريا تزيد من أكسجة الدم وتدفقه، وترفع من تنظيم الجينات المضادة للأكسدة، وتزيد من التعبير عن جينات تكاثر الخلايا، وتقلل من جينات البروتينات المؤيدة للالتهابات.
وكشف تحليل إضافي عن أن الأكسدة الفوتونية المؤكسدة تبدأ سلسلة من التفاعلات المرتبطة بإنتاج الطاقة داخل الميتوكوندريا، والتي يمكن تقسيمها إلى ست عمليات كيميائية حيوية: امتصاص فوتون CcO وأكسدة CcO، وضخ البروتون وإطلاق أكسيد الكربون، وأكسدة CcO، واختزال الأكسجين المحفز CcO إلى ماء، وتخليق ATP عن طريق الفسفرة التأكسدية، ونقل الأكسجين المقترن بالهيموجلوبين.
ثالثا: تطبيقات الضوء الحيوي في علاج الحروق
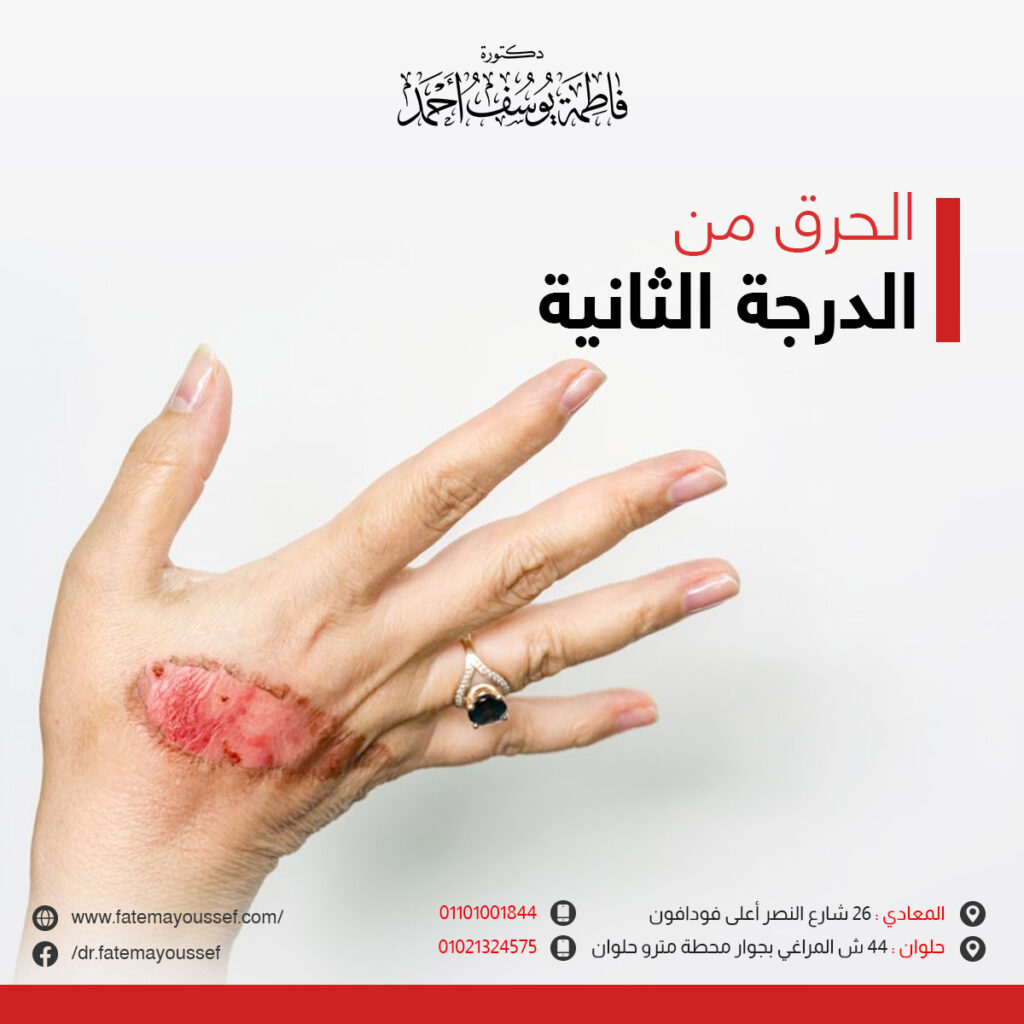
تُقدّر إصابات الحروق بأكثر من 6 ملايين شخص سنويًا في جميع أنحاء العالم. تسبب هذه الإصابات أضرار جسيمة (التهابات وتندب ووفيات). الإصابة بالحروق هي إصابة مؤلمة للغاية ويشكل الإصلاح الجمالي الخالي من الندوب تحديا كبيرا لتخصصات الأمراض الجلدية التجميلية. كما أن إصابات الحروق هي أكثر المضاعفات تدميرا التي تسبب عبئا ماليا، واعتلال، ووفيات في بعض الأحيان، وتشكل تحديات كبيرة في مجال أبحاث التجميل الجلدي. تتطلب الحروق من الدرجة الرابعة دائما الجراحة، أما الحروق الجلدية العميقة من الدرجة الثانية أو الثالثة تمثل أكثر من 50٪ من إصابات الحروق. لا يزال المسار المثالي لعلاج هذه الحروق “ذات السماكة المتوسطة” محل خلاف مستمر.
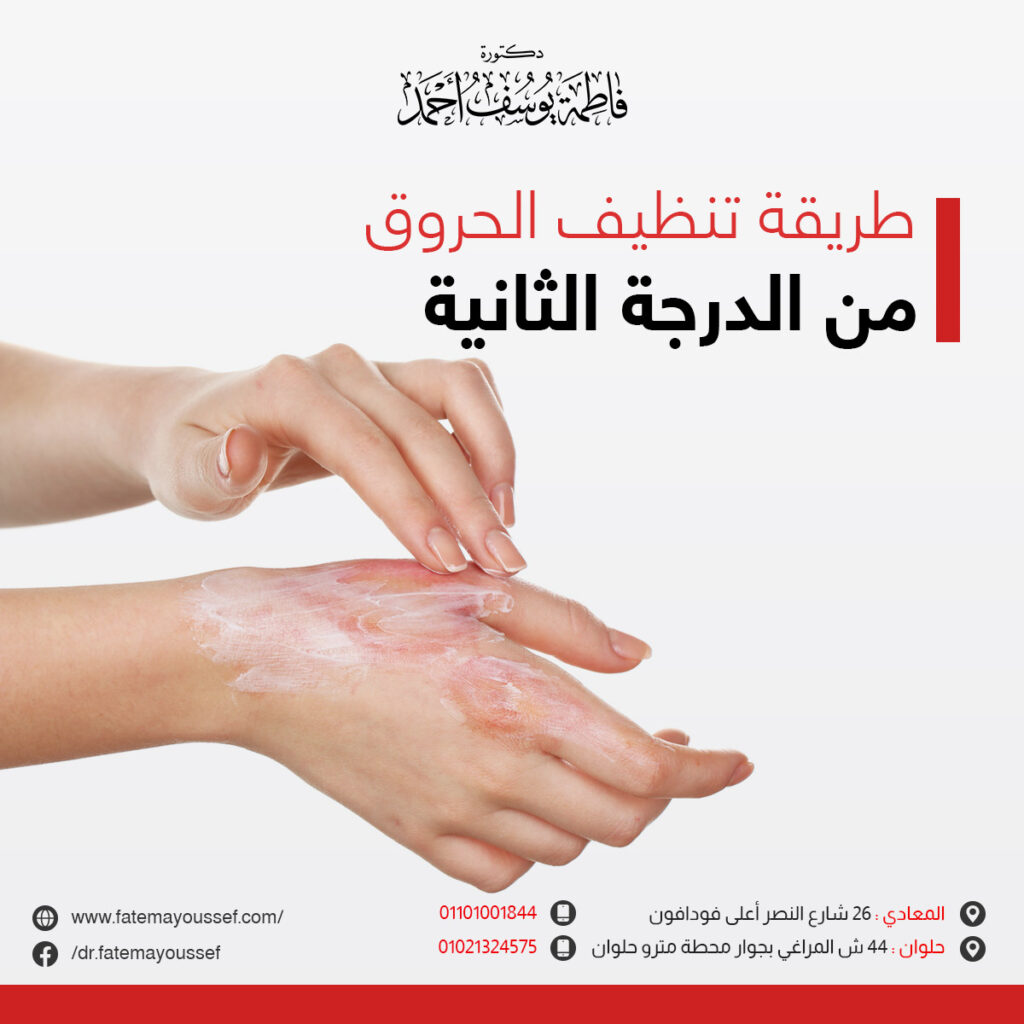
القضية الأساسية هي ما إذا كان الاستئصال المبكر وترقيع الجلد يمكن أن ينتج فوائد جمالية ووظيفية أفضل من العلاج التحفظي؛ في حين أن العلاج التحفظي لا ينطوي على الجراحة، إلا أنه قد يؤدي إلى التئام الجروح بعد فترة طويلة وزيادة احتمالية حدوث انكماش الجلد وتكون ندبات كبيرة. يتفق الجميع على أنه كلما التئم جرح الحروق من الدرجة الثانية بشكل أسرع، كلما قلت احتمالية الحاجة للجراحة. تتأخر الحروق في عملية الشفاء بسبب الالتهابات المطولة وغير المنتظمة واضطراب البشرة، وانخفاض تكوين الأوعية الدموية، وعوامل النمو، ونقص الأكسجة، والضرر التأكسدي، والتغيرات الأيضية، وارتفاع نسبة انزيم البروتياز، وتسمم الدم. من أجل علاج الحروق بشكل فعال، هناك حاجة ملحة للبحث عن طرق علاجية بديلة قد تؤثر على المراحل المختلفة للإصلاح وتسريع التئام جروح الحروق.
تم تطوير إرشادات إدارية طبيية صارمة بناءً على شدة الحروق، مثل إجمالي مساحة سطح الجسم، العمق، والأمراض المصاحبة. تركز هذه الاستراتيجيات بشكل صريح على الفسيولوجيا المرضية الأساسية لإصابة الحروق التي تثير مجموعة من الاستجابات الحرارية والخلوية الضارة: بالإضافة إلى تبعات التهابية شديدة. تشمل هذه الإجراءات التحييد الحراري الفوري لضرر الحروق، الإمداد بالسوائل والتغذية، وإزالة الأنسجة النخرية (استئصال النخر أو استئصال اللفافة).
تم استكشاف عدة طرق غير جراحية، حيوية فيزيائية لعلاج جروح الحروق، وأفضل مثال على ذلك هو الأكسجين تحت الضغط العالي (HBO) والعلاج بالضغط السلبي. ومع ذلك، فقد حظي استخدام العلاج بالبيوفوتونيكس بجرعات منخفضة، المعروف باسم العلاج بالتحفيز الضوئي (PBM)، باهتمام كبير مؤخرًا. من بين استخداماته السريرية الأولى، لوحظ أن PBM يعزز بشكل فعال إغلاق الجروح الناتجة عن العمليات الجراحية. منذ ذلك الحين، تم التركيز على الفوائد الطبية لاستخدام العلاج ب PBM في التجارب السريرية البشرية لتشمل أنواعًا مختلفة من الجروح مثل الجروح الناتجة عن مرض السكري، الجروح الوريدية، والناتجة عن الضغط، والحروق، من بين أمور أخرى.
أظهر العلاج ب PBM فوائد سريرية دقيقة في معالجة جروح الحروق بشكل فعال. كما أثبتت عدة أبحاث بشكل مؤكد أدلة على الفعالية الإكلينيكية للعلاج ب PBM في تخفيف الالتهاب وتعزيز شفاء الجروح. كانت إحدى الخطوات المهمة التى حدثت مؤخرا هي توصية الرابطة متعددة الجنسيات للرعاية الداعمة في مرضى السرطان (MASCC) باستخدام علاجات PBM كعلاج روتيني معتمد لإدارة التهاب الغشاء المخاطي الفموي المرتبط بالعلاج الكيميائي.
بينما لا تزال الاستجابات الدقيقة التي تؤدي إلى تعزيز الشفاء الجراحي الناتج عن PBM غير موضحة بالكامل، فقد تم إحراز تقدم كبير مؤخرًا في فهمنا لعدة آليات جزيئية لـ PBM. إن الجزيئات والعوامل الخلوية الداخلية الحساسة للضوء تلعب دورا رئيسىا فى إحداث التأثير الرائع للعلاج الحيوي الضوئي؛ مثل: السيتوكروم سي أوكسيديز، مستقبلات غشاء الخلية (TRPV1، Opsin 3)، والعوامل خارج الخلية (TGF-β1). من بينها، يُعتبر TGF-β سيتوكين متعدد الوظائف معروف بأنه يؤدي وظائف خلوية متنوعة، بما في ذلك نمو الخلايا والتمايز، وكبت المناعة، وتكوين الأوعية، وشفاء الجروح.
و أيضاً، يعرف العلاج الحيوي الضوئي (PBM) على أنه طريقة علاج غير حرارية فيزيائية حيوية، والتي تستخدم التوصيل غير الجراحي للفوتونات لاستنباط الأحداث الفيزيائية الضوئية والكيميائية الضوئية، مما يؤدي إلى تغيير الأنشطة البيولوجية. يمكن أن تكون مصادر الضوء مرئية أو غير مرئية، عادة في منطقة الطيف الأحمر المرئي والأشعة تحت الحمراء القريبة (NIR ، 600 يستغل PBM امتصاص الضوء (تفاعل الأنسجة الضوئية) وتنشيط الكروموفور داخل الخلايا للتأثير على سلسلة التفاعلات للحصول على النتائج النهائية. سمحت الخصائص المميزة ل PBM باستخدامه في علاج الاضطرابات الطبية المختلفة، بما في ذلك التئام الجروح المزمنة بشكل غير مسبوق.
يمكن أن يكون وضع تشغيل PBM إما موجة مستمرة أو نبضيه أو فائقة النبض. ينبعث الليزر الفائق النبض على التوالي من ضوء قوي نسبيا عالي الطاقة في نبضات نانو / بيكو ثانية، واختراق الأنسجة الأعمق بطريقة غير حرارية. أظهرت الدراسات الحديثة أن الليزر الفائق النبض 904 نانومتر يحسن ديناميكيا بطء التئام الجروح.
كم ثبت أن العلاجات متعددة الأدوات مع غيرها من التدخلات العلاجية الدوائية والطرائق الفيزيائية الحيوية تعمل بشكل فعال على تحسين معدلات الشفاء من العديد من الأمراض، بما في ذلك التئام الجروح الضعيفة المستعصية. ومن ثم، فإن هذه العلاجات المركبة حاليا هي محور البحث والتمحيص على مستوى العالم. تستخدم العديد من الدراسات PBM كإحدى استراتيجيات العلاج مع مختلف المركبات النشطة بيولوجيا / المنتجات الطبيعية مثل الأرجينين وفيتامين أ واللاكتات والبيروفات والإنزيم المساعد (Co-Q10) والكركمين والعسل لتحسين معدل علاج الجروح غير القابلة للشفاء.
أظهرت الدراسات التأثير الإيجابي للمعالجة المتكاملة للمواد العشبية الفعالة بيولوجيا و PBM على إصلاح الجروح وتجديدها. عزز التأثير المشترك للكركمين والليزر النبضي 890 نانومتر PBM بشكل كبير إصلاح الجروح عن طريق تعديل الاستجابة الالتهابية وتكاثر الخلايا الليفية وتكوين الأوعية على الجروح. إن التأثير المشترك ل PBM النبضي 890 نانومتر (80 هرتز ، 0.2 جول / سم 2) مع جزيئات الكركمين النانوية تسريع الشفاء من خلال تقلص الجرح وقوة الشد وانخفاض عدد المكورات العنقودية الذهبية في جروح الاستئصال.
وبالمثل، فإن التأثير المشترك ل 904 نانومتر PBMT والعسل خفف بشكل تآزري من الالتهاب والألم ونتج عنه زيادة التكاثر الخلوي أثناء إصلاح جروح الحروق في الفئران. يفترض هذا النهج العلمي أن هذه المنهجية قد تسرع من التئام جروح الحروق عن طريق تقليل الالتهاب، والحفاظ على توازن الأكسدة والاختزال الخلوي، وزيادة التكاثر الخلوي، والأوعية الدموية الجديدة، وترطيب الجلد، وزيادة تراكم الكولاجين، وتنشيط الطاقة الحيوية.
إن الخلايا الليفية هي المصدر الأساسي للكولاجين الذى يتولد في الجرح الملتئم. في المراحل الأولى من التئام الجروح، يكون نوع الكولاجين 3 هو أول من يتم إنشاؤه واستبداله لاحقا بنوع الكولاجين السائد 1.29 أظهرت الدراسات أن العلاج المشترك عزز زيادة تراكم الكولاجين أثناء التئام جروح الحروق.
كما وجد أن استخدام العلاج الحيوي الضوئي كمصدر للضوء المستقطب يحفز التئام الجروح بشكل مشابه لكيفية عمل الليزر منخفض الطاقة. تم اكتشاف أن الضوء المستقطب ينشط الدفاعات الخلوية للبشرة. كانت الدراسات الإكلينيكية الأولية حول تطبيق الضوء المستقطب لعلاج الجروح مشجعة للغاية. لاحظ العديد من الباحثين إغلاق الجرح بشكل أسرع، وتعزيز طهارة الجرح، وتحسين قوة شد الندوب. كما وجدن أن PBM يحفز التئام الجروح بشكل مشابه لكيفية عمل الليزر منخفض الطاقة. بالإضافة إلى ذلك، بالمقارنة مع الليزر، فإن مصدر PBM له العديد من الفوائد، مثل انخفاض التكلفة، وقلة المخاطر، والقدرة على التأثير على مساحة أكبر. إن الوقت الفعلي المطلوب للحصول على درجة علاج جيدة للحروق من الدرجة الثانية تحتاج من 22 إلى 41 يوما. ومع ذلك بعد استخدام PBM، كان وقت الشفاء التام أقصر بكثير (7-17 يوما)، بمتوسط 13 يوما. كما تلقى المرضى الرعاية في العيادات الخارجية بشكل متزامن مع عدم وجود شرط للقبول، مما أدى إلى تقليل التكلفة وزيادة الفائدة. كما تمت ملاحظة الانخفاض في عدد الشكوى من الاحساس بالألم بعد تلقى العلاج بال PBM. وبالإضافة إلى هذا التأثير المسكن، تم ملاحظة التئام الجروح السريع، والذي يمكن أن يعزى إلى التكاثر السريع للعديد من أنواع الخلايا.
أيضا ساعد EPBM في التئام إصابات الحروق في الوجه مما أدى إلى تحسين النتائج الجمالية. إن العلاج بالضوء المستقطب يقلل من الحاجة إلى جراحة الجلد العميقة، ويسرع التئام الجروح، ويسمح بالعلاج بالضغط مبكرا، مما يقلل من التندب والتقلصات. كما يقلل من فترة الاقامة بالمستشفى. كما وجد أن العلاج بالضوء المستقطب هو أفضل لعلاج للحروق الجلدية العميقة بسبب النتائج الرائعة فى الشكل الجمالي والقدرة الوظيفية (خاصة في حروق اليدين). ووجدوا أن العلاج بالضوء منخفض المستوى عزز التئام الجروح في المكان المأخوذ منه جلد التطعيم لدى المرضى الذين يعانون من تقرحات الحروق من الدرجة الثالثة الذين خضعوا لجراحة ترقيع الجلد.
الخاتمة
تمثل شدة إصابة الأنسجة في جروح الحروق نتيجة التبعات الالتهابية والمناعية المصاحبة لها تحديا كبيرا للأطباء. حتى الجراحين المهرة يكافحون في كثير من الأحيان لتحديد ما إذا كان الاستئصال المبكر وترقيع الجلد سينتج عنه نتيجة جمالية ووظيفية مقبولة أو ما إذا كان يجب البحث عن علاج تحفظي بعيدا عن الجراحة. وجد أن للعلاج بالضوء الحيوي مجموعة رائعة من التأثيرات البيولوجية، بما في ذلك تعزيز انقسام الخلايا (خاصة في الخلايا الليفية)، وإطلاق عوامل النمو، وتحسين تخليق الكولاجين وإغلاق الجرح بشكل أسرع وتحسن ملحوظ في شكل إصلاح الأنسجة وخفض الالتهاب وكذلك سرعة الخروج من المستشفى. مما ينبئ بمستقبل طبي واعد في حين تم اعتماده كعلاج أولي للجميع درجات الحروق.